Problemy z dziedziny uroginekologicznej mogą dotknąć każdą z kobiet niezależnie od wieku, płci, wykształcenia, statusu społecznego. O bólach głowy możemy rozmawiać w towarzystwie, ale czy na forum z taką samą łatwością można mówić o kobiecych problemach jak nietrzymanie moczu, obniżenie narządów, zaburzeniach napięcia mięśni dna miednicy, bolesnych miesiączkach, bolesnym współżyciu czy problemach z płodnością? Dla większości to tematy tabu.
Wraz z Marzeną Bahr – fizjoterapeutką i osteopatą postaramy się odczarować ten wstydliwy temat. Zacznijmy od tego, co skłoniło cię do rozwoju w kierunku fizjoterapii uroginekologicznej?
Marzena Bahr: To była decyzja podjęta świadomie, na którą złożyło się kilka kwestii. Jestem fizjoterapeutą, w tym roku ukończyłam osteopatię – dotarłam do punktu, w którym chciałam się ukierunkować. Zainteresowanie uroginekologią od strony osteopatii i fizjoterapii pojawiło się w momencie kiedy zostałam mamą. Jest wiele zagadnień, z którymi borykają się kobiety, młode mamy, nie znając i bardzo często nie zdając sobie sprawy z fizjologicznych zmian i wzajemnych zależności, które zachodzą w ich ciałach.
Jako fizjoterapeuta i osteopata posiadam tą wiedzę, a jako kobieta, również mająca swoje osobiste doświadczenia, jestem w stanie jeszcze lepiej to zrozumieć na poziomie psychologicznym i emocjonalnym. Przekłada się to na pracę z pacjentkami. Sama kiedyś otrzymałam pomoc i chciałam ją przekazać innym. Należy wspomnieć, że problemy uroginekologiczne nie dotyczą wyłącznie kobiet w ciąży czy po ciąży.
Dysfunkcje uroginekologiczne – co może cię zaniepokoić?
Wg przeprowadzonych w 2013 roku badań, na świecie z powodu nietrzymania moczu cierpiało 383 mln kobiet. Nietrzymanie moczu to najbardziej popularna dysfunkcja w obrębie miednicy mniejszej, ale nie jedyna. Co jeszcze zalicza się do dysfunkcji uroginekologicznych?
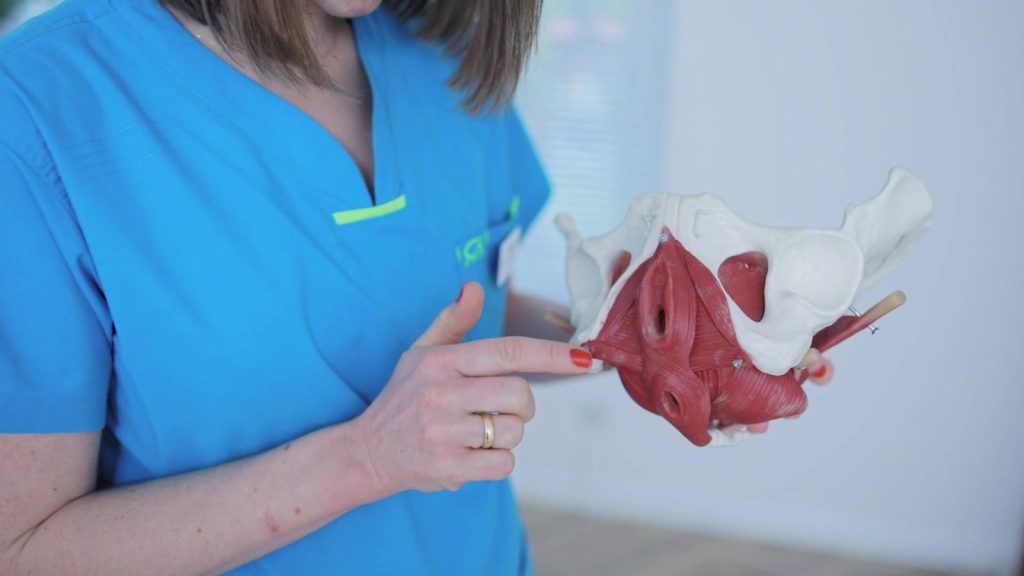
M.B.: Dysfunkcje uroginekologiczne z którymi możemy pracować w naszych gabinetach to zdecydowanie nie tylko nietrzymanie moczu. Istnieje szereg problemów z którymi terapeuci są w stanie sobie poradzić lub wspomóc. Do najczęstszych możemy zaliczyć: dysfunkcje narządów miednicy mniejszej, pęcherza moczowego, odbytnicy (obniżenie narządów), nietrzymanie stolca, bolesne współżycie, bolesne miesiączki, endometriozę, stany po operacjach uroginekologicznych czy cięciach cesarskich.
Warto podkreślić, że problemy i schorzenia układu moczowo-płciowego dotyczą także mężczyzn. Najczęściej są wynikiem przerostu prostaty, żylaków powrózka nasiennego, zabiegów operacyjnych, przewlekłych zapaleń gruczołu krokowego. Wówczas panowie mogą mieć problemy z inkontynencją czy z erekcją. Do wspomnianej listy dochodzą jeszcze problemy z płodnością, które dotyczą obu płci. Ten temat szczególnie mnie interesuje, a jak widać spektrum niesienia pomocy jest naprawdę duże.
Powrócimy do omówienia niektórych ze wspomnianych dysfunkcji, jednak na początku wyjaśnijmy czym jest fizjoterapia uroginekologiczna.
M.B.: Fizjoterapia uroginekologiczna to stosunkowo młoda dziedzina i nadal wiele pań, o panach nie wspominając, nie ma pojęcia, że taka forma pracy z pacjentkami i pacjentami istnieje. Fizjoterapia uroginekologiczna polega przede wszystkim na przywróceniu równowagi mięśniowo-powięziowej, prawidłowej funkcji narządów w obszarze miednicy mniejszej, oczywiście w odniesieniu do całego ciała. Słyszałam wiele razy, że fizjoterapia uroginekologiczna to tylko praca z tak zwanymi mięśniami „Kegla”, ale nie zgodzę się z tym stwierdzeniem. Terapeuta skupia się na pracy z całym ciałem w kontekście do problemu pacjenta.
Na czym polega fizjoterapia uroginekologiczna?
Szczerze powiedziawszy, mało słyszy się o tego typu możliwościach. Raczej jesteśmy przyzwyczajeni do szybkich sposobów na pozbycie się, a przynajmniej krótkotrwałe wyeliminowanie bólu, poprawę jakości życia. Fizjoterapia kojarzy nam się z czymś innym.
M.B.: To prawda. Przypuszczam, że dla większości osób fizjoterapeuta kojarzy się z pierwszą pomocą przy bólach kręgosłupa, kontuzjach, powrocie do formy. Osteopata ma nieco szersze możliwości, bo postrzega ciało całościowo, jako układ czy sieć wzajemnych powiązań. Łącząc wiedzę z zakresu osteopatii i fizjoterapii uroginekologicznej jesteśmy w stanie odnaleźć źródło problemu niekoniecznie w miejscu, w którym pacjent odczuwa dyskomfort czy ból. Mam nadzieję, że świadomość ludzi będzie rosła i że z czasem również w przypadku problemów wspomnianej natury, jedną z pierwszych myśli zamiast sięgania po tabletkę będzie konsultacja ze specjalistą.
Tylko to nie jest zwykła fizjoterapia. Jej doprecyzowana nazwa: uroginekologia – może budzić skrajne, pełne obaw, niepewności skojarzenia. Postarajmy się nieco odczarować tą nazwę. Jak wygląda przykładowa wizyta u fizjoterapeuty specjalizującego się w takiej tematyce?
M.B.: Myślę, że to jest ważne pytanie, ponieważ jeżeli będziemy wiedziały jak przebiega taka wizyta, będziemy spokojniejsze. Standardowo wizyta składa się z kilku etapów. Przede wszystkim kluczowy jest wywiad. Rozmowę staram się prowadzić tak, żeby pacjentka czuła się komfortowo, a żebym ja miała wstępny obraz problemu.
Kiedy przechodzimy do badania, analizuję całe ciało pacjentki, nie skupiam się wyłącznie na obszarze miednicy, wykonuję testy, które ułatwią mi postawienie diagnozy. Badam okolice miednicy palpacyjnie. W zależności od problemu i decyzji pacjentki możemy wykonać badanie per vaginum. To jednak jest bardzo delikatny temat i decyzja należy wyłącznie do pacjentki.
Badanie wewnętrzne może odbyć się na pierwszej lub kolejnej wizycie, może również w ogóle się nie odbyć, gdy pacjentka nie będzie czuła się z tym komfortowo. Oczywiście, nie każdy problem z którym zgłaszają się pacjentki wymaga badania wewnętrznego.

Dla wielu kobiet techniki wewnętrzne mogą być krępujące. W jakich sytuacjach są one stosowane?
M.B.: Podkreślę jeszcze raz, że na wizycie zawsze staram się stworzyć takie warunki, żeby moje pacjentki czuły się jak najbardziej komfortowo. Przede wszystkim dużo tłumaczę. Techniki wewnętrzne umożliwiają nam najlepszą ocenę mięśni dna miednicy, ale także dają łatwiejszy dostęp do wielu struktur, które trzeba uwolnić, rozluźnić, żeby poprawić funkcję narządów miednicy mniejszej pacjentki. Dlatego staram się przełamać tabu badania wewnętrznego, bo efekty są naprawdę świetne.
Oprócz wspomnianej palpacji i badania per vaginum, jakie techniki wykorzystywane są w terapii uroginekologicznej?
M.B.: Głównie są to wspomniane techniki manualne zewnętrzne jak i wewnętrzne, w tym techniki powięziowo – mięśniowe, płynowe, techniki BLT (Balanced Ligamentous Tension) czy głównie wykorzystywane przez osteopatów techniki czaszkowo-krzyżowe inaczej cranio-sacralne (zobacz film poświęcony technice czaszkowo-krzyżowej: https://youtu.be/_UoK69W2CxM). W zależności od rodzaju problemu można również stosować elektrostymulację.
Jak wygląda ścieżka terapii w przypadku dolegliwości uroginekologicznych jak np.: nietrzymanie moczu, bolesne współżycie, obniżenie dna miednicy. Czy pacjentki/ci zostają skierowani na terapię do fizjoterapeuty od lekarzy danych specjalizacji czy bardziej działają na własną rękę jak już nic nie pomaga?
M.B.: Tu sytuacja jest różna. Owszem, zdarzają się pacjentki skierowane przez lekarza, ale to zdecydowana mniejszość. Większość pań o terapii uroginekologicznej dowiaduje się z Internetu albo od koleżanki.
Pierwsze oznaki / symptomy problemów uroginekologicznych
Jakie mogą być pierwsze oznaki zaburzenia pracy czy mięśni w miednicy?
M.B.: Mówiąc o nieprawidłowym funkcjonowaniu mięśni dna miednicy, większość z nas od razu pomyśli o ich osłabieniu. Jednak nie zawsze jest to prawda. W wielu przypadkach, mamy do czynienia z sytuacją dokładnie odwrotną, a mianowicie mięśnie dna miednicy są zbyt napięte. W obu przypadkach mogą pojawić się symptomy zaburzenia ich pracy.
Takimi pierwszymi sygnałami, na które powinniśmy zareagować są tzw. incydentalne wycieki moczu, nawracające infekcje czy bolesna aplikacja tamponów, która wcześniej nie powodowała żadnych dolegliwości. Jeżeli sytuacja będzie się powtarzać, to znaczy, że ciało nas o czymś informuje. Skoro nigdy wcześniej nie mieliśmy takich problemów, a teraz zdarzają się i powtarzają, to znaczy, że coś może być nie tak i warto skonsultować się ze specjalistą.
A zignorowanie jednorazowego incydentu popuszczenia moczu podczas kichnięcia może prowadzić do rozwoju i narastania problemu?
M.B.: Mówimy tutaj o sytuacji, w której takie „incydenty” będą się powtarzać czy zdarzać raz na jakiś czas. W takim przypadku nie należy bagatelizować oznak płynących z ciała. Im później zainterweniujemy tym problem może się nasilać, a terapia wydłużać.
WHO ogłosiło nietrzymanie moczu jako ogólnoświatowy problem. Czy w swoim gabinecie zauważyłaś wzrost pacjentek z taką dysfunkcją?
M.B.: Tak, niestety ten temat coraz częściej przewija się w gabinecie.

Czy kobiety przychodzą konkretnie z tym problemem, czy dopiero w trakcie wywiadu i terapii okazuje się, że faktyczny problem może być gdzieś indziej?
M.B.: Mogę podzielić pacjentki na dwie grupy. Pierwszą grupę stanowią te kobiety, które wiedzą, że ja jako fizjoterapeuta i osteopata pracuję z takimi problemami. Do drugiej, mogę zaliczyć te panie, które są nieświadome, że problem istnieje lub nieświadome, że z takim problemem można pracować.
Ta grupa kobiet w większości przychodzi z innymi problemami np.: bólem głowy, bólem kręgosłupa czy niestabilnością kolana. Podczas bardzo wnikliwego i dokładnego wywiadu, zadawania pytań czy później badania (testów, sprawdzania ruchomości miednicy itp.), okazuje się, że pacjentki co miesiąc mają bolesne miesiączki, że współżycie nie jest satysfakcjonujące lub zdarza im się popuścić mikro kropelkę moczu podczas kichnięcia czy śmiechu.
Dla mnie jako terapeuty powyższe informacje są bardzo cenne. Niestety w większości przypadków kobiet takie sygnały są bagatelizowane, przynajmniej do momentu pojawienia się w gabinecie z bólem głowy.
Z czego Twoim zdaniem wynika fakt, że coraz więcej młodszych kobiet zaczyna mieć tego typu problemy?
M.B.: Sądzę, że niestety nasze warunki życia gwałtownie się zmieniają. Coraz częściej odchodzimy od aktywności fizycznej. Stres, zła dieta, nadmiar pracy, przewlekłe zmęczenie – które może prowadzić do zaburzeń hormonalnych, a te z kolei do zmian jakości tkanki mięśniowej, , myślę, że przykładów można by mnożyć.
Fakt jest taki, że problem nietrzymania moczu dotyczy coraz częściej także kobiet, które są młode, nigdy nie rodziły.
Dysfunkcje na poziomie zaburzeń pracy dna miednicy, szczególnie nietrzymanie moczu, ma bardzo duży wpływ na komfort życia, na codzienne funkcjonowanie w najbliższym otoczeniu, społeczeństwie, na psychikę. Czy osoby, które zmagają się z problemem już kilkanaście lat mają szansę na jego zmniejszenie lub wyeliminowanie?
M.B.: Problem nietrzymania moczu ze względu na swój charakter, nieprzewidywalność, nieregularność powoduje bardzo duży dyskomfort u pacjentek. Faktycznie takie osoby stają się niepewne, niekiedy izolują, wstydzą. Jak wspomniałam fizjoterapia uroginekologiczna to młoda dziedzina. Kobiety w wieku 50 lat czy 60+ nie miały szansy na tego typu terapię. Stąd, nie chce tu szufladkować pacjentek. Nie chcę obiecywać, że terapia się powiedzie nie widząc pacjentki. To jaki będzie efekt terapii zależy od wielu czynników. Przewlekłość problemu nie pomaga, ale też nie wyklucza zmiany na lepsze.
Bolesne miesiączki – czy to norma?
A bolesne czy nieregularne miesiączki? Czy u nastolatek takie objawy nie powinny niepokoić, bo jest to związane z rozwojem? Kiedy rodzice młodych kobiet powinni zgłosić się do fizjoterapeuty czy osteopaty?
M.B.: Problem bolesnych miesiączek jest dość trudny w wieku nastoletnim (przeczytaj artykuł „Mam bolesne miesiączki – czy to norma” autorstwa Marzeny Bahr: https://fizjomed.com.pl/mam-bolesne-miesiaczki-czy-to-norma ). Dziewczynki często łykają sporo tabletek ponieważ wstyd wygrywa w pojedynku z bólem. Według mnie, wiek nie ma tutaj znaczenia. Ból nie jest standardem fizjologicznym przy menstruacji. Kiedy się jednak pojawia, oznacza to, że ciało daje dam znak, że coś się w nim dzieje i warto to skonsultować. Myślę, że dla świadomych nastolatek, bardzo ważne jest również psychologiczne wsparcie ze strony mamy. Wytłumaczenie, że menstruacja jest naturalną konsekwencją jej rozwoju, a nie czymś wstydliwym. Ważne jest, by mamy czy rodzice nie traktowali miesiączki jako tematu tabu. Otwartość na rozmowę zawsze pomaga znaleźć dobre rozwiązanie, a w tym przypadku będzie to niezgoda na ból i odpowiednie postępowanie terapeutyczne.
Świadomość. Na co dzień pracujesz z kobietami w różnym wieku, z kobietami w ciąży, po ciąży czy zauważasz, że kobiety są bardziej świadome swojego ciała, bardziej otwarte?
M.B.: Tak, mam odczucia, że te pacjentki, które trafiają do gabinetu mają już dużą świadomość swojego ciała, a przede wszystkim są chętne do współpracy, konsekwentnie dążą do wspólnie wyznaczonego podczas terapii celu. Terapia to nie wszystko. Jak w każdym przypadku rehabilitacji czyli powrotu do sprawności na poziomie narządów, mięśni … sama praca terapeuty nie wystarczy.
W przypadku takiej terapii, jakie zadania należą do pacjentek?
M.B.: To prawda, tutaj nie jest inaczej. Potrzebna jest chęć, wytrwałość i zaangażowanie pacjenta. W zależności od problemu, po zakończonej terapii, bardzo często uczymy się ćwiczeń, które później pacjentka ma za zadanie wykonywać samodzielnie w domu. Oprócz tego istotne jest zadbanie o ruch, o dietę i najważniejsze: chwilę dla siebie. Moja praca w gabinecie to 45 minut czasu z pacjentką, reszta tak naprawdę zależy od niej samej.

Jak myślisz, co jest trudniejsze? Przyznanie się do problemu czy wytrwanie w wykonywaniu samodzielnie zadań?
M.B.: Myślę, że zdecydowanie wytrwanie w terapii szczególnie na samym początku, gdy jeszcze nie widać jej rezultatów. Kiedy pacjentki zaczynają zauważać efekty, z chęcią pracują. Tak jak wspomniałam wcześniej, to pacjentka decyduje o sukcesie terapii, ja tylko pomagam jej aktywnie w procesie leczenia.
Czy zdarza Ci się, że coś zaskakuje Cię w pracy?
M.B.: Tak, zdarzają się takie sytuacje. Tak jak wielokrotnie już tu wspominałam, często zgłaszają się pacjentki z bólem głowy, odcinka LS czy innym problem, a w wywiadzie okazuje się, że mają na przykład bolesne miesiączki lub bolesne współżycie. Zaskakuje mnie wówczas odpowiedź, że „taka moja uroda”, „że ginekolog powiedział, że tak musi być” lub „że przejdzie po porodzie”.
Jako kobieta, fizjoterapeuta, osteopata nie zgadzam się na ból. Przyzwolenie na ból, na taki ból jest dla mnie zaskakujące. Z bólem kręgosłupa, głowy czy innym zazwyczaj chcemy walczyć, zastanawia mnie dlaczego kobiety w tak łatwy sposób godzą się na ból menstruacyjny. Przyjmują go, jakby był naturalny i nierozerwanie związany z cyklem, warto jednak wiedzieć, że nie jest.
Czy dla Ciebie jako fizjoterapeuty uroginekologicznego istotne są wyniki badania ginekologicznego, USG brzucha, poziom hormonów, badanie piersi?
M.B.: Badania czy wyniki badań nie są obligatoryjne. Jeżeli pacjentka podczas wizyty je posiada, za każdym razem je analizuję. Brak badań nie przekreśla możliwości pracy nad danym problemem, jeżeli mam wątpliwości, proszę pacjentki o uzupełnienie badań. W naszym centrum mamy możliwość umówienia badania usg tarczycy czy jamy brzusznej, co przyspiesza proces leczenia. Wyniki badań takie jak usg brzucha czy badania ginekologicznego są pomocne przy wykonywaniu terapii manualnej.
Wiem wtedy, że praca na strukturach odbywa się w bezpieczny sposób; oczywiście jeżeli nie ma innych przeciwwskazań. Poziom hormonów również jest dla mnie istotny, to czy pacjentka przyjmuje jakieś lekarstwa np.: na tarczycę. Poziom hormonów ma bardzo duży wpływ na proces terapii. Jeżeli mamy rozchwiany układ hormonalny, wówczas wymagana jest również konsultacja i opieka odpowiedniego lekarza. Hormony płciowe odpowiadają za jakość tkanek, napięcia itd.
Jak już wspomniałaś w tym roku skończyłaś studia osteopatii. Czy wiedza zdobyta na tych studiach pomaga Ci w codziennej pracy? W jaki sposób?
M.B.: Zdecydowanie tak. Zmienił się mój sposób patrzenia na pacjenta, na bardziej całościowe, holistyczne. Jako osteopata mam dostęp do różnych układów w ciele nie tylko na poziomie mięśniowo-powięziowym. Osteopatia daje możliwość pracy na układzie autonomicznym, który reguluje procesy życiowe w tym także procesy płciowe, procesy cyklu miesięcznego, jakość odżywiania czy wchłaniania pokarmów. W problemach układu moczowo – płciowego ważnym elementem terapii jest praca na trzewiach, zarówno jamy brzusznej jak i miednicy mniejszej.
Mam dostęp do układu nerwowego, krążeniowego, który pozwala mi pracować na krążeniu w obrębie dna miednicy, co jest bardzo pomocne przy problemach takich jak bolesne miesiączki, bolesne współżycie czy problemach z płodnością. Są pewne rzeczy, które trzeba zrobić stricte fizjoterapeutycznie jak nauczenie ćwiczeń, które pacjentka może wykonywać sama w domu czy manualne techniki, których mniej się używa w myśleniu osteopatycznym. Połączenie wiedzy osteopatycznej z fizjoterapią uroginekologiczną daje wiele możliwości.
Płodność – możliwości osteopatii
Wcześniej i teraz wspomniałaś o płodności. To bardzo ciekawy temat. Rodzi się pytanie w jaki sposób osteopata może pomóc w tym aspekcie?
M.B.: Temat płodności, w kontekście niepłodności, problemów z zajściem w ciążę to bardzo delikatna sfera. Podobnie jak w przypadku fizjoterapii uroginekologicznej i tutaj świadomość ludzi, że możemy, jako osteopaci wspomóc ten proces jest jeszcze znikoma. Na początku chciałam zaznaczyć, że osteopatia nie leczy ale właśnie wspomaga. Jako osteopata staram się patrzeć na pacjentkę na różnych płaszczyznach, zarówno od strony fizycznej, mechanicznej jak i psychologicznej.
Terapia opiera się głównie na redukcji napięcia, stresu, na poprawie krążenia w miednicy oraz w całym ciele, na przywróceniu harmonii w pracy układu hormonalnego, wyciszeniu nadmiernie pobudzonego autonomicznego układu nerwowego – szczególnie u pacjentek, które żyją stresem, problemem, bo nie mogą mieć dzidziusia, a bardzo by już chciały.
W takich sytuacjach autonomiczny układ nerwowy jest przestymulowany i niestety problem jest cały czas w samonakręcającej się spirali. Jako osteopaci, mamy możliwość wyciszenia go. Dodatkowo wykorzystujemy pracę manualną, która ma wpłynąć na poprawę ruchomości narządów jamy brzusznej i miednicy mniejszej.
Temat płodności w kontekście osteopatii jest bardzo szeroki i myślę, że warto poświęcić mu osobny artykuł. Z doświadczenia w moim gabinecie, mogę jedynie wspomnieć, że problem z zajściem w ciążę niestety dotyka coraz większej ilości par. I podkreślam, że problem dotyczy par, a nie tylko kobiety, dlatego warto również przyjrzeć się partnerom.
Wspomniałaś na początku, że problemy układu moczowo-płciowego dotyczą również panów. Jesteśmy przyzwyczajeni do reklam poświęconych zdrowiu kobiet, a co z mężczyznami? Profilaktyka wydaje się tutaj kluczowa.
M.B.: Uważam, że edukacja w zakresie profilaktyki zdrowotnej mężczyzn jest znikoma. Oczywiście są raz na jakiś czas organizowane różne akcje, ale według mnie wciąż jest ich za mało. Dla większości, choć mam nadzieję, że dla wszystkich kobiet naturalnym jest konsultowanie się z ginekologiem przynajmniej raz w roku w celu sprawdzenia jakości narządów, wykonania cytologii czy skontrolowania piersi. Być może wynika to z faktu, że w kobietach znika bariera wstydu, badanie jest czymś naturalnym. Mężczyźni natomiast mogą mieć problem z jej przełamaniem. Tymczasem, tak jak kobiety powinni konsultować się ze specjalistami np.: urologiem.
Dobra rada dla wszystkich?
M.B.: Moja dobra rada? Przede wszystkim dbajmy i słuchajmy własnego ciała, nie bagatelizujmy najmniejszych oznak i reagujmy na sygnały. Ciało informuje nas o wszystkim. Czasem może potrzeba po prostu zatrzymać się w tym pędzącym świecie.